
A menopausa é uma fase natural da vida da mulher, marcada pelo encerramento definitivo da função reprodutiva.
Apesar de fisiológica, ela envolve mudanças hormonais profundas que podem impactar o metabolismo, a saúde cardiovascular, a densidade óssea, o sono, o humor e a qualidade de vida.
Por isso, o acompanhamento médico especializado é essencial para garantir segurança, prevenção e bem-estar nessa transição.
Porque escolher a Dra. Melina Vaz Sarmento como a sua médica ginecologista

O cuidado adequado durante o climatério e a menopausa, oferecido por profissionais experientes como a ginecologista Dra Melina Vaz Sarmento, que atende em Capão da Canoa e região, permite transformar essa fase em um período de saúde ativa e equilíbrio hormonal.
Seu grande diferencial vai além do currículo: é a forma de enxergar a mulher como um todo. Com especializações em Sexologia Clínica, Fertilidade e Terapia de Reposição Hormonal na Menopausa, atua com uma abordagem integrativa e funcional — personalizada, estratégica e baseada em evidências, a Dra. Melina une uma experiência sólida com uma visão moderna do cuidado feminino.
Atende da ginecologia geral ao pré-natal, da fertilidade ao climatério, da sexualidade à longevidade. Seu propósito? Cuidar da saúde feminina com profundidade, leveza e autonomia — porque viver bem não é detalhe, é prioridade.
Ao unir experiência, formação especializada e visão contemporânea da saúde feminina, oferece um atendimento que vai além da consulta: promove acolhimento, orientação segura e estratégias personalizadas para que cada mulher viva sua melhor fase com equilíbrio e confiança.
O que é menopausa e quando ela ocorre?

A menopausa é definida como a ausência de menstruação por 12 meses consecutivos, resultante da queda definitiva da produção ovariana de estrogênio e progesterona.
Idade média da menopausa
- Geralmente ocorre entre 45 e 55 anos
- Média brasileira: cerca de 48 a 51 anos
- Pode ocorrer precocemente (antes dos 40 anos) — chamada de menopausa precoce
A menopausa não acontece de forma abrupta; ela é precedida por um período de transição chamado climatério.
Classificação da menopausa: tipos clínicos e implicações médicas
A menopausa não é um evento único e homogêneo. Sua classificação clínica tem impacto direto no prognóstico e na conduta terapêutica.
Menopausa natural
Ocorre espontaneamente, geralmente entre 45 e 55 anos, como resultado da falência progressiva da função ovariana.
Menopausa precoce (<40 anos)
Caracteriza-se pela interrupção da função ovariana antes dos 40 anos, estando associada a:
- maior risco cardiovascular
- maior perda óssea precoce
- impacto significativo na saúde mental e fertilidade
Insuficiência ovariana prematura (IOP)
Condição distinta, marcada por falência ovariana antes dos 40 anos com possível atividade intermitente. Pode ter etiologia:
- genética
- autoimune
- idiopática
Menopausa tardia (>55 anos)
Associada a maior exposição estrogênica ao longo da vida, podendo aumentar o risco de:
- câncer de mama
- hiperplasia endometrial
Menopausa induzida
Decorre de intervenções médicas:
- ooforectomia bilateral
- quimioterapia
- radioterapia
Frequentemente apresenta sintomas mais intensos e abruptos, exigindo abordagem terapêutica precoce.
Diagnóstico diferencial: condições que simulam menopausa

O diagnóstico da menopausa é clínico, mas diversas condições podem mimetizar seus sintomas, sendo essencial excluí-las:
- Hipotireoidismo
- Hiperprolactinemia
- Síndrome dos Ovários Policísticos
- Gravidez tardia
- Uso de anticoncepcionais ou terapias hormonais
A exclusão dessas condições evita erros diagnósticos e condutas inadequadas.
Climatério: a fase de transição hormonal
O climatério pode começar até 10 anos antes da menopausa, sendo marcado por oscilações hormonais progressivas.
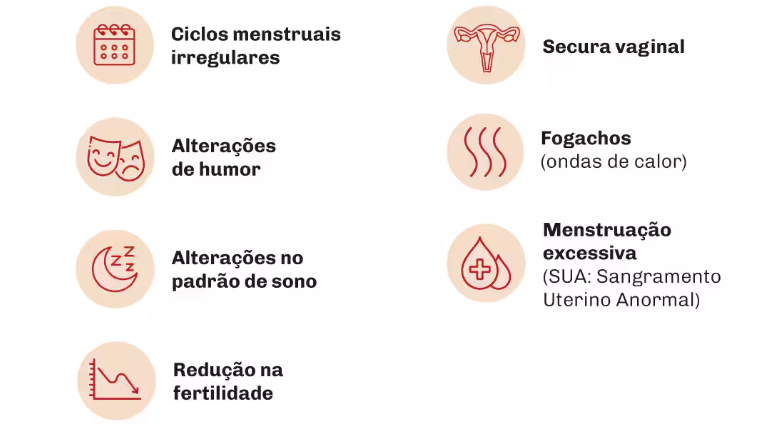
Alterações comuns no climatério
- ciclos menstruais irregulares
- redução gradual da fertilidade
- ondas de calor ocasionais
- alterações do sono
- instabilidade emocional
- redução da lubrificação vaginal
Esse é o momento ideal para iniciar o acompanhamento médico preventivo.
O que acontece no organismo feminino durante a menopausa?
A menopausa não afeta apenas o sistema reprodutor. A queda do estrogênio provoca mudanças sistêmicas.
Principais impactos hormonais
Sistema cardiovascular
O estrogênio protege vasos sanguíneos e metabolismo lipídico. Após a menopausa:
- aumenta o colesterol LDL
- reduz o HDL
- eleva o risco cardiovascular
Isso explica por que o risco de infarto feminino cresce após os 50 anos.
Sistema ósseo
O estrogênio é essencial para manutenção da massa óssea. Após a menopausa:
- ocorre perda óssea acelerada
- aumenta risco de osteopenia
- cresce a incidência de osteoporose
- eleva risco de fraturas
A perda óssea pode atingir até 20% nos primeiros 5 anos pós-menopausa.
Sistema nervoso e emocional
O estrogênio atua em neurotransmissores como serotonina e dopamina. Sua queda pode causar:
- ansiedade
- irritabilidade
- queda de concentração
- lapsos de memória
- sintomas depressivos
- insônia
Essas alterações não são “psicológicas” apenas — têm base neuroendócrina.
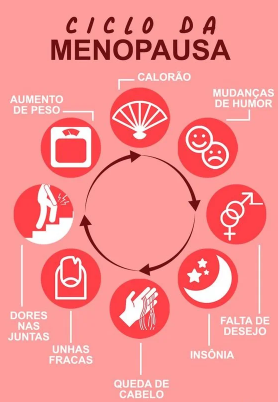
Sintomas mais comuns da menopausa
Nem todas as mulheres apresentam sintomas intensos, mas cerca de 75% relatam algum desconforto.
Sintomas vasomotores
- ondas de calor
- sudorese noturna
- palpitações
- sensação de calor súbito
São causados por instabilidade do centro termorregulador cerebral.
Sintomas geniturinários
A queda do estrogênio afeta mucosas vaginais e urinárias. Pode ocorrer:
- ressecamento vaginal
- dor nas relações
- infecções urinárias recorrentes
- urgência miccional
- redução da libido
Esse conjunto é chamado de síndrome geniturinária da menopausa.
Sintomas metabólicos
- aumento de gordura abdominal
- redução da massa muscular
- resistência insulínica
- ganho de peso
- maior risco de diabetes tipo 2
Essas alterações reforçam a importância do acompanhamento médico.
Diagnóstico da menopausa
O diagnóstico é principalmente clínico, baseado em:
- ausência de menstruação por 12 meses
- idade compatível
- sintomas típicos
Exames hormonais podem ser solicitados quando há dúvida diagnóstica.
Exames úteis
- FSH elevado
- estradiol reduzido
- avaliação da tireoide
- densitometria óssea
- perfil lipídico
- glicemia
A avaliação completa permite personalizar o tratamento.
Exames complementares na avaliação da menopausa
Além dos exames hormonais, a avaliação deve incluir:
- vitamina D
- função hepática
- função renal
- ferritina
- marcadores inflamatórios
Terapia hormonal na menopausa: quando é indicada?
A terapia hormonal é o tratamento mais eficaz para sintomas moderados a intensos.
Benefícios comprovados
- redução das ondas de calor
- melhora do sono
- melhora da lubrificação vaginal
- proteção óssea
- melhora da qualidade de vida
possível proteção cardiovascular precoce - diminui risco cardíaco, diminui risco de alzheimer, diminui risco de depressão, diminui risco de avc e trombose
A terapia deve ser individualizada e prescrita após avaliação médica.
Quem pode usar terapia hormonal?
Indicada para mulheres:
- com sintomas vasomotores intensos
- menopausa precoce
- risco de osteoporose
- impacto importante na qualidade de vida
- todas as mulheres que passarem por avaliação criteriosa e for descartado alguma contraindicação ao uso dos hormônios da reposição
Quem deve evitar?
Contraindicações incluem:
- histórico de câncer hormônio-dependente
- trombose prévia
- doença hepática ativa
- sangramento uterino sem diagnóstico
A avaliação médica é indispensável para a segurança.
Terapia hormonal na menopausa: tipos e individualização
A terapia hormonal (TH) permanece como o tratamento mais eficaz para sintomas vasomotores e geniturinários.
Modalidades terapêuticas
- Terapia combinada (estrogênio + progesterona)
Indicada para mulheres com ou sem útero, prevenindo hiperplasia endometrial.
Vias de administração
- Oral: prática, porém com maior impacto hepático
- Transdérmica (adesivos, gel): menor risco trombótico
- Vaginal: ação local para sintomas geniturinários
- Via implante subdérmico: absorvíveis duração de 6 meses ou inabsorvíveis duração de 1 ano
Bioidênticos vs sintéticos
- Bioidênticos: estrutura molecular semelhante ao hormônio humano
- Sintéticos: modificados farmacologicamente
Individualização da dose
A terapia deve considerar:
- idade
- tempo de menopausa
- comorbidades
- intensidade dos sintomas
Riscos da terapia hormonal: visão baseada em evidências
Embora segura quando bem indicada, a terapia hormonal apresenta riscos que devem ser discutidos:
Cada vez mais, estudos mais atuais estão desmistificando os riscos de uso de TRH desde que o mais importante seja feito ao avaliar corretamente a paciente antes de iniciar o uso das medicações.
O conceito de “janela de oportunidade” é fundamental: iniciar precocemente pode reduzir riscos e maximizar benefícios.
Tratamentos não hormonais
Nem todas as mulheres desejam ou podem usar hormônios.
Alternativas terapêuticas
- moduladores seletivos hormonais
- antidepressivos em baixa dose
- fitoterápicos com evidência científica
- lubrificantes vaginais hormonais ou não hormonais
- fisioterapia pélvica
- terapia cognitivo-comportamental
- Tratamentos com energias na região perineal para diminuir ressecamento/ atrofia causada pelo déficit hormonal prolongado (laser, Fraxx por exemplo)
A escolha depende da intensidade dos sintomas e perfil da paciente.
Estilo de vida e menopausa
Mudanças comportamentais têm impacto direto na saúde pós-menopausa. Essas medidas reduzem o risco cardiovascular, metabólico e ósseo.
Medidas recomendadas
- alimentação rica em cálcio e vitamina D
- exercícios de força para proteção óssea
- atividade aeróbica regular
- controle do peso
- cessação do tabagismo
- moderação do álcool
- sono regulado
Estratégias comportamentais baseadas em evidência
Mudanças no estilo de vida são fundamentais:
Exercícios
- musculação (essencial para massa muscular e óssea)
- treino de impacto (proteção óssea)
Outras estratégias
- higiene do sono estruturada
- manejo do estresse (mindfulness, psicoterapia)
Sintomas menos reconhecidos da menopausa
Além dos clássicos, são comuns:
- pele seca e envelhecimento cutâneo
- queda de cabelo
- dor articular
- fadiga persistente
- alteração da composição corporal
Microbiota vaginal e menopausa
A redução do estrogênio impacta diretamente a saúde íntima e qualidade de vida, levando a:
- diminuição de lactobacilos
- aumento do pH vaginal
- maior risco de infecções
Rastreamentos obrigatórios na menopausa
A fase exige vigilância ativa:
- mamografia periódica
- exame de Papanicolau
- colonoscopia (conforme idade e risco)
- avaliação cardiovascular regular
Ganho de peso na menopausa: mecanismos metabólicos
O aumento de peso não é apenas comportamental. Envolve:
- redução do metabolismo basal
- resistência à leptina
aumento de gordura visceral
Epidemiologia e impacto na qualidade de vida
- cerca de 75% das mulheres apresentam sintomas
- aproximadamente 25% têm sintomas moderados a graves
- impacto significativo na qualidade de vida, sono e produtividade
Linha do tempo da menopausa
A compreensão das fases é essencial:
- Pré-menopausa: ciclos regulares
- Perimenopausa: irregularidade hormonal
- Menopausa: 12 meses sem menstruação
- Pós-menopausa: fase após confirmação
Medicina de precisão na menopausa
A abordagem moderna baseia-se em:
Estratificação de risco
- cardiovascular
- oncológico
- metabólico
Decisão compartilhada onde a paciente e a médica definem juntas a melhor estratégia. Um acompanhamento longitudinal com ajustes terapêuticos ao longo do tempo garantem segurança e eficácia.
Menopausa e sexualidade

A menopausa não representa o fim da vida sexual, mas pode exigir adaptações.
Possíveis mudanças
- redução da lubrificação
- diminuição do desejo
- desconforto nas relações
Tratamentos locais e hormonais costumam melhorar significativamente esses sintomas. O diálogo médico é essencial para restaurar a qualidade da vida íntima.
Saúde mental na menopausa
A transição menopausal pode coincidir com:
- mudanças familiares
- envelhecimento dos pais
- redefinição profissional
- saída dos filhos de casa
Esses fatores somados às alterações hormonais podem afetar o equilíbrio emocional. O suporte médico e psicológico ajuda a atravessar essa fase com estabilidade.
A importância do acompanhamento ginecológico na menopausa
A menopausa não é o fim do cuidado ginecológico — é uma fase em que ele se torna ainda mais importante. O acompanhamento nessa fase permite:
- monitorar riscos cardiovasculares
- prevenir osteoporose
- ajustar terapia hormonal
- acompanhar saúde metabólica
- avaliar saúde mamária e uterina
- tratar sintomas geniturinários
- orientar hábitos saudáveis
Genética e medicina personalizada na menopausa
A História familiar deve sempre ser considerada para estratificação de risco. Fatores genéticos influenciam:
- idade de início da menopausa
- resposta à terapia hormonal
- risco de osteoporose e doenças cardiovasculares
Cognição, envelhecimento cerebral e risco de demência
A terapia hormonal iniciada precocemente pode ter efeito neuroprotetor em alguns casos, embora ainda existam controvérsias. A queda estrogênica impacta diretamente o sistema nervoso central. Há associação com:
- declínio cognitivo
- maior risco de Doença de Alzheimer
Saúde cardiovascular na menopausa: uma nova perspectiva
Após a menopausa, ocorre:
- redistribuição de gordura para padrão androide
- aumento da inflamação sistêmica
- piora do perfil lipídico
Avaliação recomendada
- perfil lipídico
- glicemia
- proteína C reativa
- cálculo de risco cardiovascular global
Osteoporose: diagnóstico e prevenção prática
A perda óssea é acelerada nos primeiros anos pós-menopausa.
Diagnóstico
- Densitometria óssea (DXA)
- T-score ≤ -2,5 confirma osteoporose
Prevenção e tratamento
- cálcio: 1000–1200 mg/dia
- vitamina D: 800–2000 UI/dia
- exercício de impacto e força
Tratamento medicamentoso
- bisfosfonatos
- moduladores seletivos do receptor de estrogênio
O olhar moderno sobre a menopausa
Hoje, a menopausa é vista como uma fase de transição para um envelhecimento saudável, não como doença. Com acompanhamento médico adequado, é possível:
- manter qualidade de vida
- preservar autonomia
- proteger saúde óssea e cardiovascular
- manter sexualidade ativa
- garantir bem-estar emocional
A medicina atual permite atravessar essa fase com segurança e vitalidade.
Um dos estudos mais importantes já realizados sobre saúde feminina, o Women’s Health Initiative, revelou um achado que mudou a forma como a menopausa é tratada até hoje:
Mulheres que iniciam a terapia hormonal até 10 anos após a menopausa apresentam melhor proteção cardiovascular e óssea do que aquelas que iniciam o tratamento tardiamente.
Esse conceito ficou conhecido como “janela de oportunidade terapêutica”.
O que isso significa na prática clínica:
O momento em que a terapia é iniciada pode ser tão importante quanto o tratamento em si. Iniciar precocemente, quando indicado, pode trazer benefícios relevantes para saúde do coração, ossos e qualidade de vida.
Menopausa não é fim — é recomeço
A menopausa representa uma nova fase de autoconhecimento, saúde e cuidado com o próprio corpo.
Com orientação médica adequada, é possível atravessar essa etapa com segurança, conforto e bem-estar, preservando a saúde física, emocional e sexual.
O acompanhamento especializado permite transformar a menopausa de um período de sofrimento em uma fase de equilíbrio e qualidade de vida.
Quando procurar uma especialista em menopausa
Muitas mulheres procuram ajuda médica apenas quando os sintomas se tornam muito intensos. No entanto, o ideal é que o acompanhamento comece ainda na fase de transição hormonal.
Algumas situações indicam que é importante procurar uma especialista:
- ondas de calor frequentes
- alterações importantes de humor
- dificuldade para dormir
- ressecamento vaginal
- diminuição da libido
- infecções urinárias recorrentes
- sintomas urinários ou incontinência
Além disso, o acompanhamento ginecológico também é essencial para avaliar:
- saúde óssea
- saúde cardiovascular
- metabolismo hormonal
- prevenção de doenças ginecológicas
Avaliação ginecológica especializada: o papel da Dra. Dra Melina Vaz Sarmento no seu cuidado
A menopausa é uma etapa natural, mas complexa, da vida feminina. As alterações hormonais impactam diversos sistemas do organismo, tornando fundamental o acompanhamento médico especializado para prevenção, diagnóstico e tratamento adequado dos sintomas e riscos associados.
Com avaliação individualizada, orientação adequada e terapias personalizadas, a Dra. Melina demonstra que é possível viver a menopausa com saúde, equilíbrio e qualidade de vida, transformando essa fase em um período de autocuidado, maturidade e bem-estar.
Agende sua avaliação
Se você está passando por mudanças no seu corpo ou quer se preparar para essa fase com segurança, o acompanhamento especializado faz toda a diferença.
Agende sua consulta com a Dra. Melina Vaz Sarmento e tenha um plano de cuidado personalizado para viver a menopausa com saúde, equilíbrio e qualidade de vida.